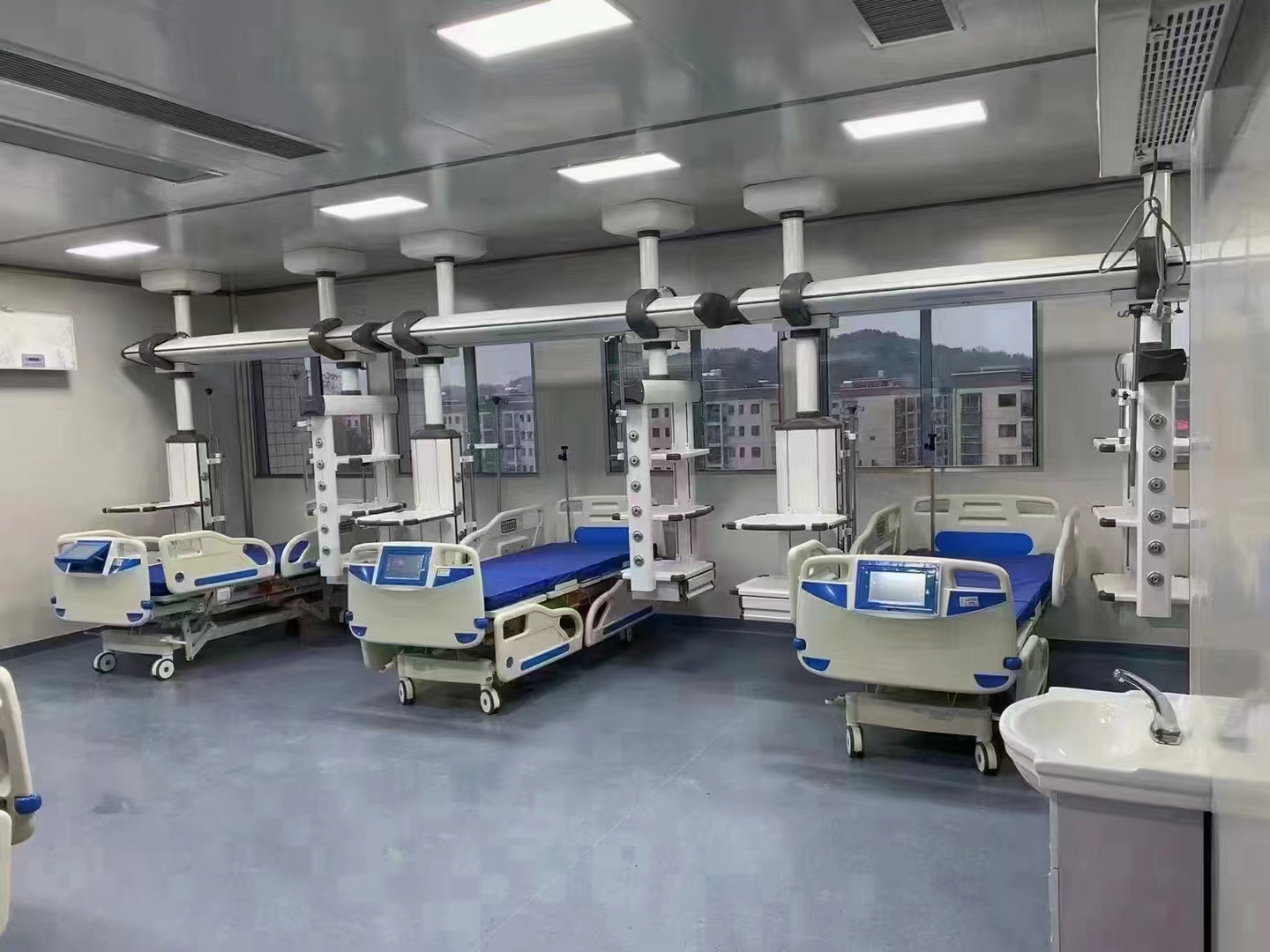

អង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំង (ICU) គឺជាកន្លែងសំខាន់មួយក្នុងការផ្តល់សេវាថែទាំសុខភាពសម្រាប់អ្នកជំងឺដែលមានជំងឺធ្ងន់ធ្ងរ។ អ្នកជំងឺភាគច្រើនដែលត្រូវបានបញ្ជូនទៅមន្ទីរពេទ្យគឺជាមនុស្សដែលមានភាពស៊ាំទាប និងងាយនឹងឆ្លងមេរោគ ហើយថែមទាំងអាចផ្ទុកបាក់តេរី និងវីរុសដែលបង្កគ្រោះថ្នាក់ទៀតផង។ ប្រសិនបើមានមេរោគបង្កជំងឺជាច្រើនប្រភេទអណ្តែតលើអាកាស ហើយកំហាប់ខ្ពស់ ហានិភ័យនៃការឆ្លងមេរោគឆ្លងក៏ខ្ពស់ដែរ។ ដូច្នេះ ការរចនា ICU គួរតែផ្តល់សារៈសំខាន់យ៉ាងខ្លាំងដល់គុណភាពខ្យល់ក្នុងផ្ទះ។
១. តម្រូវការគុណភាពខ្យល់ ICU
(1). តម្រូវការគុណភាពខ្យល់
ខ្យល់នៅក្នុង ICU គួរតែបំពេញតាមតម្រូវការអនាម័យខ្ពស់។ ជាធម្មតាវាត្រូវបានទាមទារឱ្យកំហាប់ភាគល្អិតអណ្តែត (ដូចជាធូលី អតិសុខុមប្រាណ។ល។) នៅក្នុងខ្យល់ត្រូវបានគ្រប់គ្រងក្នុងចន្លោះជាក់លាក់មួយ ដើម្បីធានាសុវត្ថិភាព និងសុខភាពរបស់អ្នកជំងឺ។ យោងតាមចំណាត់ថ្នាក់ទំហំភាគល្អិត ដូចជាយោងតាមស្តង់ដារ ISO14644 កម្រិត ISO 5 (ភាគល្អិត 0.5μm មិនលើសពី 35/m³) ឬកម្រិតខ្ពស់ជាងនេះ អាចត្រូវបានទាមទារនៅក្នុង ICU។
(2). របៀបលំហូរខ្យល់
ប្រព័ន្ធខ្យល់ចេញចូលនៅក្នុង ICU គួរតែប្រើប្រាស់របៀបលំហូរខ្យល់សមស្រប ដូចជាលំហូរឡាមីណា លំហូរចុះក្រោម សម្ពាធវិជ្ជមាន ជាដើម ដើម្បីគ្រប់គ្រង និងលុបបំបាត់សារធាតុបំពុលប្រកបដោយប្រសិទ្ធភាព។
(3). ការគ្រប់គ្រងការនាំចូល និងនាំចេញ
បន្ទប់សង្គ្រោះបន្ទាន់ (ICU) គួរតែមានច្រកចូល និងច្រកចេញចូលសមស្រប ហើយត្រូវបានបំពាក់ដោយទ្វារបិទជិត ឬប្រព័ន្ធគ្រប់គ្រងការចូល ដើម្បីការពារសារធាតុបំពុលមិនឱ្យចូល ឬលេចធ្លាយចេញ។
(4). វិធានការសម្លាប់មេរោគ
ចំពោះឧបករណ៍វេជ្ជសាស្ត្រ គ្រែ កម្រាលឥដ្ឋ និងផ្ទៃផ្សេងៗទៀត គួរតែមានវិធានការសម្លាប់មេរោគដែលត្រូវគ្នា និងផែនការសម្លាប់មេរោគតាមកាលកំណត់ ដើម្បីធានាបាននូវអនាម័យនៃបរិស្ថាន ICU។
(5). ការគ្រប់គ្រងសីតុណ្ហភាព និងសំណើម
បន្ទប់ ICU គួរតែមានការគ្រប់គ្រងសីតុណ្ហភាព និងសំណើមសមស្រប ជាធម្មតាតម្រូវឱ្យមានសីតុណ្ហភាពចន្លោះពី ២០ ទៅ ២៥ អង្សាសេ និងសំណើមដែលទាក់ទងចន្លោះពី ៣០% ទៅ ៦០%។
(6). ការគ្រប់គ្រងសំឡេងរំខាន
វិធានការគ្រប់គ្រងសំឡេងរំខានគួរតែត្រូវបានអនុវត្តនៅក្នុងបន្ទប់ ICU ដើម្បីកាត់បន្ថយការជ្រៀតជ្រែក និងផលប៉ះពាល់នៃសំឡេងរំខានទៅលើអ្នកជំងឺ។
2. ចំណុចសំខាន់ៗនៃការរចនាបន្ទប់ស្អាត ICU
(1). ការបែងចែកតំបន់
បន្ទប់ ICU គួរតែត្រូវបានបែងចែកទៅជាតំបន់មុខងារផ្សេងៗគ្នា ដូចជាតំបន់ថែទាំដែលពឹងផ្អែកខ្លាំង តំបន់វះកាត់ បង្គន់ ជាដើម សម្រាប់ការគ្រប់គ្រង និងប្រតិបត្តិការប្រកបដោយសណ្តាប់ធ្នាប់។
(2). ប្លង់លំហ
រៀបចំផែនការប្លង់ទីកន្លែងឲ្យបានសមហេតុផល ដើម្បីធានាបាននូវតំបន់ធ្វើការ និងទំហំគ្រប់គ្រាន់សម្រាប់បុគ្គលិកពេទ្យអនុវត្តការព្យាបាល ការត្រួតពិនិត្យ និងប្រតិបត្តិការជួយសង្គ្រោះក្នុងគ្រាអាសន្ន។
(3). ប្រព័ន្ធខ្យល់ចេញចូលដោយបង្ខំ
ប្រព័ន្ធខ្យល់ចេញចូលដោយបង្ខំគួរតែត្រូវបានរៀបចំឡើង ដើម្បីផ្តល់លំហូរខ្យល់ស្រស់គ្រប់គ្រាន់ និងជៀសវាងការប្រមូលផ្តុំសារធាតុបំពុល។
(4). ការកំណត់រចនាសម្ព័ន្ធឧបករណ៍វេជ្ជសាស្ត្រ
ឧបករណ៍វេជ្ជសាស្ត្រចាំបាច់ ដូចជាម៉ូនីទ័រ ម៉ាស៊ីនជំនួយដង្ហើម ម៉ាស៊ីនបូមទឹកថ្នាំជាដើម គួរតែត្រូវបានកំណត់រចនាសម្ព័ន្ធតាមតម្រូវការជាក់ស្តែង ហើយប្លង់ឧបករណ៍គួរតែសមហេតុផល ងាយស្រួលប្រើប្រាស់ និងថែទាំ។
(5). ភ្លើងបំភ្លឺ និងសុវត្ថិភាព
ផ្តល់ភ្លើងបំភ្លឺគ្រប់គ្រាន់ រួមទាំងពន្លឺធម្មជាតិ និងភ្លើងបំភ្លឺសិប្បនិម្មិត ដើម្បីធានាថាបុគ្គលិកពេទ្យអាចធ្វើការសង្កេត និងព្យាបាលបានត្រឹមត្រូវ ព្រមទាំងធានាបាននូវវិធានការសុវត្ថិភាព ដូចជាកន្លែងបង្ការអគ្គីភ័យ និងប្រព័ន្ធរោទិ៍អាសន្ន។
(6). ការគ្រប់គ្រងការឆ្លងមេរោគ
រៀបចំសម្ភារៈដូចជា បង្គន់ និងបន្ទប់សម្លាប់មេរោគ ព្រមទាំងកំណត់នីតិវិធីប្រតិបត្តិការពាក់ព័ន្ធ ដើម្បីគ្រប់គ្រងហានិភ័យនៃការចម្លងមេរោគប្រកបដោយប្រសិទ្ធភាព។
៣. តំបន់ប្រតិបត្តិការស្អាតនៅ ICU
(1). មាតិកាសំណង់តំបន់ប្រតិបត្តិការស្អាត
បុគ្គលិកពេទ្យ និងគិលានុបដ្ឋាយិកាកំពុងសម្អាតតំបន់ការិយាល័យជំនួយ កន្លែងផ្លាស់ប្តូរបុគ្គលិកពេទ្យ និងគិលានុបដ្ឋាយិកា តំបន់ដែលអាចមានការបំពុល បន្ទប់វះកាត់សម្ពាធវិជ្ជមាន បន្ទប់វះកាត់សម្ពាធអវិជ្ជមាន បន្ទប់ជំនួយតំបន់វះកាត់។ល។
(2). ប្លង់បន្ទប់វះកាត់ស្អាត
ជាទូទៅ របៀបរៀបចំច្រករបៀងស្តារឡើងវិញនូវការបំពុលពហុឆានែលរាងម្រាមដៃត្រូវបានអនុម័ត។ តំបន់ស្អាត និងកខ្វក់នៃបន្ទប់វះកាត់ត្រូវបានបែងចែកយ៉ាងច្បាស់លាស់ ហើយមនុស្ស និងវត្ថុចូលទៅក្នុងតំបន់បន្ទប់វះកាត់តាមរយៈខ្សែលំហូរផ្សេងៗគ្នា។ តំបន់បន្ទប់វះកាត់ត្រូវតែរៀបចំស្របតាមគោលការណ៍នៃតំបន់បី និងឆានែលពីរនៃមន្ទីរពេទ្យជំងឺឆ្លង។ បុគ្គលិកអាចត្រូវបានបែងចែកតាមច្រករបៀងខាងក្នុងស្អាត (ឆានែលស្អាត) និងច្រករបៀងខាងក្រៅដែលមានមេរោគ (ឆានែលស្អាត)។ ច្រករបៀងខាងក្នុងស្អាតគឺជាតំបន់ពាក់កណ្តាលដែលមានមេរោគ ហើយច្រករបៀងខាងក្រៅដែលមានមេរោគគឺជាតំបន់ដែលមានមេរោគ។
(3). ការសម្លាប់មេរោគនៃតំបន់ប្រតិបត្តិការ
អ្នកជំងឺដែលមិនទាក់ទងនឹងផ្លូវដង្ហើមអាចចូលទៅក្នុងច្រករបៀងខាងក្នុងស្អាតតាមរយៈបន្ទប់ប្តូរគ្រែធម្មតា ហើយទៅកាន់តំបន់វះកាត់សម្ពាធវិជ្ជមាន។ អ្នកជំងឺផ្លូវដង្ហើមត្រូវឆ្លងកាត់ច្រករបៀងខាងក្រៅដែលមានមេរោគទៅកាន់តំបន់វះកាត់សម្ពាធអវិជ្ជមាន។ អ្នកជំងឺពិសេសដែលមានជំងឺឆ្លងធ្ងន់ធ្ងរត្រូវទៅកាន់តំបន់វះកាត់សម្ពាធអវិជ្ជមានតាមរយៈច្រកពិសេសមួយ ហើយអនុវត្តការសម្លាប់មេរោគ និងក្រៀវតាមផ្លូវ។
៤. ស្តង់ដារបន្សុទ្ធ ICU
(1). កម្រិតអនាម័យ
បន្ទប់ស្អាតសម្រាប់ប្រព័ន្ធ ICU ដែលមានលំហូរខ្យល់រាបស្មើជាធម្មតាត្រូវបំពេញតាមថ្នាក់អនាម័យ 100 ឬខ្ពស់ជាងនេះ។ នេះមានន័យថាមិនគួរមានភាគល្អិតទំហំ 0.5 មីក្រូនលើសពី 100 បំណែកក្នុងមួយហ្វីតគូបនៃខ្យល់ឡើយ។
(2). ការផ្គត់ផ្គង់ខ្យល់សម្ពាធវិជ្ជមាន
បន្ទប់ស្អាតដែលមានលំហូរឡាមីណាសម្រាប់ ICU ជាធម្មតារក្សាសម្ពាធវិជ្ជមានដើម្បីការពារការបំពុលពីខាងក្រៅមិនឱ្យចូលក្នុងបន្ទប់។ ការផ្គត់ផ្គង់ខ្យល់ដែលមានសម្ពាធវិជ្ជមានអាចធានាថាខ្យល់ស្អាតហូរចេញទៅខាងក្រៅ និងការពារខ្យល់ខាងក្រៅមិនឱ្យចូល។
(3). តម្រង Hepa
ប្រព័ន្ធគ្រប់គ្រងខ្យល់នៃវួដគួរតែបំពាក់ដោយតម្រង hepa ដើម្បីយកភាគល្អិតតូចៗ និងអតិសុខុមប្រាណចេញ។ វាជួយផ្តល់ខ្យល់ស្អាត។
(4). ខ្យល់ចេញចូល និងចរន្តខ្យល់បានត្រឹមត្រូវ
វួដ ICU គួរតែមានប្រព័ន្ធខ្យល់ចេញចូលត្រឹមត្រូវ ដើម្បីធានាបាននូវចរន្តខ្យល់ និងការបញ្ចេញខ្យល់ចេញចូល ដើម្បីរក្សាលំហូរខ្យល់ស្អាត។
(5). ការញែកសម្ពាធអវិជ្ជមានត្រឹមត្រូវ
សម្រាប់ស្ថានភាពពិសេសមួយចំនួន ដូចជាការព្យាបាលអ្នកជំងឺដែលមានជំងឺឆ្លង វួដ ICU អាចត្រូវមានសមត្ថភាពញែកសម្ពាធអវិជ្ជមាន ដើម្បីជៀសវាងការរីករាលដាលនៃភ្នាក់ងារបង្ករោគទៅកាន់បរិស្ថានខាងក្រៅ។
(6). វិធានការត្រួតពិនិត្យការឆ្លងមេរោគយ៉ាងតឹងរ៉ឹង
វួដ ICU ត្រូវប្រកាន់ខ្ជាប់យ៉ាងតឹងរ៉ឹងនូវគោលការណ៍ និងនីតិវិធីគ្រប់គ្រងការឆ្លងមេរោគ រួមទាំងការប្រើប្រាស់ឧបករណ៍ការពារផ្ទាល់ខ្លួនឱ្យបានត្រឹមត្រូវ ការសម្លាប់មេរោគលើឧបករណ៍ និងផ្ទៃផ្សេងៗជាប្រចាំ និងអនាម័យដៃ។
(7). ឧបករណ៍ និងសម្ភារៈសមស្រប
វួដ ICU ត្រូវផ្តល់ឧបករណ៍ និងសម្ភារៈសមស្រប រួមទាំងឧបករណ៍ត្រួតពិនិត្យផ្សេងៗ ការផ្គត់ផ្គង់អុកស៊ីសែន ស្ថានីយថែទាំ ឧបករណ៍សម្លាប់មេរោគ ជាដើម ដើម្បីធានាបាននូវការត្រួតពិនិត្យ និងការថែទាំដែលមានគុណភាពខ្ពស់សម្រាប់អ្នកជំងឺ។
(8). ការថែទាំ និងការសម្អាតជាប្រចាំ
ឧបករណ៍ និងគ្រឿងបរិក្ខារនៃវួដ ICU ត្រូវថែទាំ និងសម្អាតជាប្រចាំ ដើម្បីធានាបាននូវប្រតិបត្តិការ និងអនាម័យធម្មតារបស់ពួកវា។
(9). ការបណ្តុះបណ្តាល និងការអប់រំ
បុគ្គលិកពេទ្យនៅក្នុងវួដត្រូវទទួលបានការបណ្តុះបណ្តាល និងការអប់រំសមស្រប ដើម្បីយល់អំពីវិធានការគ្រប់គ្រងការឆ្លង និងនីតិវិធីប្រតិបត្តិការ ដើម្បីធានាបាននូវបរិយាកាសការងារដែលមានសុវត្ថិភាព និងអនាម័យ។
៥. ស្តង់ដារសំណង់នៃ ICU
(1). ទីតាំងភូមិសាស្ត្រ
បន្ទប់ ICU គួរតែមានទីតាំងភូមិសាស្ត្រពិសេស និងមានទីតាំងស្ថិតនៅក្នុងតំបន់ដែលងាយស្រួលសម្រាប់ការផ្ទេរអ្នកជំងឺ ការពិនិត្យ និងការព្យាបាល ហើយត្រូវគិតគូរពីកត្តាដូចខាងក្រោម៖ ជិតនឹងវួដសេវាកម្មសំខាន់ៗ បន្ទប់វះកាត់ ផ្នែកថតរូបភាព មន្ទីរពិសោធន៍ និងធនាគារឈាមជាដើម។ នៅពេលដែល "ភាពជិត" ផ្ដេកមិនអាចសម្រេចបានជាក់ស្តែង ភាពជិត" បញ្ឈរនៅជាន់លើ និងជាន់ក្រោមក៏គួរតែត្រូវបានពិចារណាផងដែរ។
(2). ការបន្សុទ្ធខ្យល់
បន្ទប់ ICU គួរតែមានខ្យល់ចេញចូលល្អ និងលក្ខខណ្ឌពន្លឺល្អ។ វាជាការល្អបំផុតក្នុងការបំពាក់ដោយប្រព័ន្ធបន្សុទ្ធខ្យល់ដែលមានទិសដៅលំហូរខ្យល់ពីលើចុះក្រោម ដែលអាចគ្រប់គ្រងសីតុណ្ហភាព និងសំណើមនៅក្នុងបន្ទប់ដោយឯករាជ្យ។ កម្រិតបន្សុទ្ធជាទូទៅគឺ 100,000។ ប្រព័ន្ធម៉ាស៊ីនត្រជាក់នៃបន្ទប់នីមួយៗគួរតែត្រូវបានគ្រប់គ្រងដោយឯករាជ្យ។ វាគួរតែត្រូវបានបំពាក់ដោយឧបករណ៍លាងដៃដោយប្រើចរន្តអគ្គិសនី និងឧបករណ៍សម្លាប់មេរោគដៃ។
(3). តម្រូវការរចនា
តម្រូវការរចនារបស់ ICU គួរតែផ្តល់លក្ខខណ្ឌសង្កេតងាយស្រួលសម្រាប់បុគ្គលិកពេទ្យ និងបណ្តាញទំនាក់ទំនងដើម្បីទាក់ទងអ្នកជំងឺឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាននៅពេលចាំបាច់។ ICU គួរតែមានលំហូរវេជ្ជសាស្ត្រសមហេតុផល រួមទាំងលំហូរបុគ្គលិក និងភស្តុភារ ជាពិសេសតាមរយៈបណ្តាញចូល និងចេញផ្សេងៗគ្នា ដើម្បីកាត់បន្ថយការជ្រៀតជ្រែកផ្សេងៗ និងការឆ្លងមេរោគឆ្លង។
(4). ការតុបតែងអគារ
ការតុបតែងអគារនៃវួដ ICU ត្រូវតែអនុវត្តតាមគោលការណ៍ទូទៅនៃការមិនបង្កើតធូលី គ្មានការប្រមូលផ្តុំធូលី ភាពធន់នឹងការច្រេះ ភាពធន់នឹងសំណើម និងផ្សិត ប្រឆាំងនឹងឋិតិវន្ត ងាយស្រួលសម្អាត និងតម្រូវការការពារអគ្គីភ័យ។
(5). ប្រព័ន្ធទំនាក់ទំនង
បន្ទប់សង្គ្រោះបន្ទាន់ (ICU) គួរតែបង្កើតប្រព័ន្ធទំនាក់ទំនង បណ្តាញ និងប្រព័ន្ធគ្រប់គ្រងព័ត៌មានគ្លីនិក ប្រព័ន្ធផ្សាយ និងប្រព័ន្ធអន្តរទំនាក់ទំនងសម្រាប់ការហៅទូរសព្ទឲ្យបានពេញលេញ។
(6)។ ប្លង់ទាំងមូល
ប្លង់ទូទៅនៃ ICU គួរតែធ្វើឱ្យតំបន់វេជ្ជសាស្ត្រដែលដាក់គ្រែ តំបន់បន្ទប់ជំនួយវេជ្ជសាស្ត្រ តំបន់ប្រព្រឹត្តកម្មទឹកស្អុយ និងតំបន់បន្ទប់ជំនួយសម្រាប់បុគ្គលិកពេទ្យរស់នៅ មានភាពឯករាជ្យពីគ្នា ដើម្បីកាត់បន្ថយការជ្រៀតជ្រែកទៅវិញទៅមក និងសម្រួលដល់ការគ្រប់គ្រងការឆ្លងមេរោគ។
(7)។ ការកំណត់វួដ
ចម្ងាយរវាងគ្រែបើកចំហនៅក្នុង ICU គឺមិនតិចជាង 2.8 ម៉ែត្រទេ។ ICU នីមួយៗត្រូវបានបំពាក់ដោយវួដតែមួយយ៉ាងហោចណាស់មួយដែលមានផ្ទៃដីមិនតិចជាង 18 ម៉ែត្រគូប។ ការបង្កើតវួដឯកោសម្ពាធវិជ្ជមាន និងសម្ពាធអវិជ្ជមាននៅក្នុង ICU នីមួយៗអាចត្រូវបានកំណត់ទៅតាមប្រភពជំនាញរបស់អ្នកជំងឺ និងតម្រូវការរបស់នាយកដ្ឋានរដ្ឋបាលសុខាភិបាល។ ជាធម្មតា វួដឯកោសម្ពាធអវិជ្ជមានចំនួន 1~2 ត្រូវបានបំពាក់។ ក្រោមលក្ខខណ្ឌនៃធនធានមនុស្ស និងថវិកាគ្រប់គ្រាន់ បន្ទប់ទោល ឬវួដដែលបែងចែកគួរតែត្រូវបានរចនាបន្ថែមទៀត។
(8)។ បន្ទប់ជំនួយជាមូលដ្ឋាន
បន្ទប់ជំនួយជាមូលដ្ឋាននៃ ICU រួមមានការិយាល័យគ្រូពេទ្យ ការិយាល័យនាយក កន្លែងសម្រាករបស់បុគ្គលិក ស្ថានីយការងារកណ្តាល បន្ទប់ព្យាបាល បន្ទប់ចែកចាយថ្នាំ បន្ទប់ឧបករណ៍ បន្ទប់ស្លៀកពាក់ បន្ទប់សម្អាត បន្ទប់ប្រព្រឹត្តកម្មកាកសំណល់ បន្ទប់បំពេញកាតព្វកិច្ច បន្ទប់ទឹកជាដើម។ ICU ដែលមានលក្ខខណ្ឌអាចត្រូវបានបំពាក់ដោយបន្ទប់ជំនួយផ្សេងទៀត រួមទាំងបន្ទប់បង្ហាញ បន្ទប់ទទួលភ្ញៀវគ្រួសារ មន្ទីរពិសោធន៍ បន្ទប់រៀបចំអាហារូបត្ថម្ភជាដើម។
(9)។ ការគ្រប់គ្រងសំឡេងរំខាន
បន្ថែមពីលើសញ្ញាហៅរបស់អ្នកជំងឺ និងសំឡេងរោទិ៍នៃឧបករណ៍ត្រួតពិនិត្យ សំឡេងរំខាននៅក្នុងបន្ទប់ ICU គួរតែត្រូវបានកាត់បន្ថយមកត្រឹមកម្រិតអប្បបរមាតាមដែលអាចធ្វើទៅបាន។ កម្រាលឥដ្ឋ ជញ្ជាំង និងពិដានគួរតែប្រើសម្ភារៈតុបតែងអគារដែលមានអ៊ីសូឡង់សំឡេងល្អតាមដែលអាចធ្វើទៅបាន។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២០ ខែមិថុនា ឆ្នាំ ២០២៥

